PHYSIOLOGIE DE LA REPRODUCTION
I. Fonction des gonades
Les testicules et les ovaires sont des organes doubles, à la fois gonades (producteurs de gamètes) et glandes endocrines (sécréteurs d’hormones).
A. Fonction exocrine
L’activité exocrine est la production de gamètes par les gonades.
1. Gonade mâle
L’activité exocrine de la gonade mâle est la production massive et continue des spermatozoïdes en dehors du sang.
La fonction exocrine est assurée par les tubes séminifères qui élaborent des spermatozoïdes qui sont stockés dans les épididymes puis les canaux déférents où ils acquièrent leur pouvoir de fécondité avant d’être expulsé vers l’extérieur pendant l’éjaculation.
La castration des testicules entraîne une stérilité par la suppression de la fabrication des spermatozoïdes.
2. Gonade femelle
L’activité exocrine assurée par l’ovaire au niveau de la zone corticale, est la production d’ovules. Le follicule correspond à un ovocyte I entouré des cellules folliculaires. La folliculogénèse est la croissance et la maturation du follicule.
- L’ovocyte s’entoure d’une couche de cellules somatiques appelée cellules folliculaires pour former les follicules primordiaux. Un stock de réserve de follicules primordiaux est ainsi constitué. A partir de la puberté, chez une femme jeune, 15 à 20 follicules entament une phase de croissance, mais un seul ou deux arrivent au stade follicule tertiaire, les autres mourants par atrésie.
- Le follicule grossit. Les cellules folliculaires constituent une assise continue autour de l’ovocyte, ce sont les cellules de la granulosa. Ils forment le follicule primaire.
- Le follicule secondaire : le follicule primaire continu à se développer. Une couche se forme entre l’ovocyte et les cellules folliculaires (zone pellucide). La zone pellucide est sécrétée par l’ovocyte, elle intervient dans la reconnaissance spécifique du spermatozoïde. Le stroma du tissu conjonctif commence à former une couche autour du follicule (thèque folliculaire).
- Le follicule tertiaire : les cellules folliculaires forment la granulosa. Il ya formation d’une cavité folliculaire : l’antrum. L’antrum se remplit d’un liquide visqueux. La thèque, qui subit une différenciation morphologique et fonctionnelle montre une thèque interne vascularisée et une thèque externe fibro-musculaire.
- Le follicule de De Graaf : la croissance de l’ovocyte cesse. L’ovocyte I devient l’ovocyte II. Le follicule mûr fait saillit à la surface de l’ovaire.
- Le corps jaune : le follicule mûr, au terme de son évolution, expulse l’ovocyte II (ovulation) et se transforme en corps jaune. Le corps jaune est formé de cellules lutéales et pénétré de vaisseaux sanguins.

B. Fonction endocrine
La fonction endocrine est la production d’hormones sexuelles déversées dans le sang.
1. Gonade mâle
Le testicule assure la fonction endocrine en particulier au niveau des cellules interstitielles (ou cellules de Leydig). Ces cellules produisent des hormones masculines appelées androgènes dont la plus importante est la testostérone.
L’action de la testostérone débute pendant la vie embryonnaire :
- De la naissance à la puberté, elle permet la migration des testicules de la cavité abdominale vers le scrotum ; si cette migration ne se produit pas on parle de cryptorchidie et le mâle demeure stérile ;
- Elle permet la différenciation, la croissance et le fonctionnement des organes reproducteurs ;
- Elle est responsable des caractères sexuels secondaires masculins ;
- La testostérone agit localement sur les cellules de Sertoli afin de participer à la stimulation de la spermatogenèse ;
- Enfin elle exerce un rétrocontrôle inhibiteur sur l’hypothalamus et l’adénohypophyse.
2. Gonade femelle : le cycle menstruel
L’appareil génital de la femme est caractérisé par un fonctionnement cyclique qui débute à la puberté et s’achève à la ménopause (entre 45 et 55 ans). Le cycle menstruel est l’ensemble des phénomènes physiologiques, périodiques qui préparent l’organisme de la femme à une éventuelle fécondation. Il dure en moyenne vingt-huit jours, mais il peut être plus long ou plus bref, et n’est pas toujours régulier.
Le début d’un cycle est marqué par la menstruation (d’où le nom de cycle menstruel). Durant le cycle menstruel, la muqueuse utérine s’épaissit en vue d’accueillir un embryon. Dans le même temps se produit le cycle ovarien, pendant lequel une cellule sexuelle féminine, ou ovocyte, mûrit en vue d’une fécondation.
Le cycle ovarien :
Ce cycle peut être subdivisé en deux phases séparées par l’ovulation ou ponte ovulaire l’œstrus :
- La phase folliculaire ou pré ovulatoire ou pré œstrus : au cours de cette phase, un follicule cavitaire qualifié de dominant dont le développement était bloqué depuis la vie fœtale, achève sa croissance son évolution tandis que les autres qui avaient eux aussi commencé à grossir dégénèrent. Cette phase dure entre 12 et 17 jours, en moyenne 14 jours.
- L’ovulation : Au quatorzième jour du cycle menstruel en moyenne, le follicule éclate ; il libère l’ovocyte mûri, devenu ovule, qui quitte l’ovaire pour être happé par la trompe correspondante. Elle marque la fin de la phase folliculaire.
- La phase lutéinique ou lutéale ou post ovulatoire ou post œstrus : elle est caractérisée par le développement et l’activité du corps jaune formé à partir du follicule vidé. S’il n’a pas eu implantation, le corps jaune régresse rapidement, adopte une forme de cicatrice et prend le nom de corpus albicans (corps blanc), ce qui signifie la perte de la fonction endocrine.
Le cycle se termine au vingt-huitième jour en moyenne.

Le cycle de l’utérus :
La paroi de l’utérus est constituée d’une couche musculaire externe (ou myomètre) et d’une couche muqueuse interne (ou endomètre).
L’endomètre subit une série de transformation à chaque cycle.
- Pendant la phase folliculaire, l’endomètre, qui a été détruit presque totalement au cours de la menstruation, se reconstitue et s’épaissit. Les glandes en tubes se développent.
- Pendant la phase lutéale, l’endomètre continue ses modifications, les glandes deviennent très tortueuses donnant à la muqueuse l’aspect de « dentelle utérine » structure favorable à la nidation. Les artérioles se spiralisent entre les glandes.
A la fin du cycle, sans nidation, la structure de l’endomètre se délabre, des fragments de muqueuse mêlés de sang sont éliminés à l’extérieur : c’est la menstruation ou règle et le début d’un nouveau cycle.
Le cycle de la glaire cervicale (la glaire est un mucus sécrété par les cellules du col de l’utérus) : le « maillage » des fibres protéiques constituant la glaire devient lâche en période ovulatoire permettant ainsi le passage des spermatozoïdes. En dehors de cette période, la glaire cervicale est épaisse, obturant l’orifice du col.
II. Régulation hormonale
A. Chez l’homme
Dans les testicules, deux types cellulaires sont les cibles de l’axe hypothalamo-hypophysaire : les cellules de Sertoli qui soutiennent la maturation des spermatozoïdes et les cellules de Leydig qui produisent la principale hormone sexuelle mâle, la testostérone.
1. La commande hypophysaire exercée sur les testicules
Le fonctionnement du testicule est stimulé par deux hormones hypophysaires, les gonadostimulines, sécrétées par l’hypophyse antérieure (ou antéhypophyse ou adénohypophyse) et contrôlant l’activité du testicule. Ce sont :
- La FSH (Folliculo-Stimuline- Hormone) active indirectement la spermatogenèse ; elle stimule en effet les cellules de Sertoli qui à leur tour favorisent l’action de la testostérone sur les cellules germinales.
- La LH (Hormone Lutéinisante) stimule les cellules interstitielles ou cellules de Leydig qui, à leur tour, produisent la testostérone.
- Les sécrétions hypophysaires sont elles-mêmes stimulées par une hormone, la gonadolibérine ou Gn-RH (Gn : gonadotrophine- RH : Releasing hormone) produite par des groupes de neurone de l’hypothalamus. La Gn-RH, neurohormone, est déversée dans le sang des capillaires de la tige hypophysaire (pituitaire) et déclenche par pulses la libération des hormones de l’adénohypophyse (FSH et LH).
Le complexe hypothalamo-hypophysaire agit donc en deux temps puisque l’hypothalamus grâce à son hormone, stimule d’abord l’adénohypophyse qui, ensuite, répond à cette stimulation en libérant ses hormones. L’hypothalamus contrôle toutes les sécrétions de l’antéhypophyse.
Remarque : les neurones hypothalamiques sécréteurs de Gn-RH sont en contact synaptique avec de multiples autres neurones situés dans différentes régions de l’encéphale. Ils sont ainsi soumis en permanence à une pluie de neurotransmetteurs qui contrôlent la sécrétion de la Gn-RH.
2. Le rétrocontrôle ou le feed-back exercé par le testicule sur le complexe hypothalamo-hypophysaire
Le rétrocontrôle effectué par la testostérone régule à la baisse la sécrétion hypothalamique de Gn-RH ce qui conduit à une réduction de la libération de FSH et LH. Mais en plus, la testostérone inhibe directement la libération de LH par l’adénohypophyse. Par contre, elle n’affecte pas la FSH, c’est une autre hormone sexuelle, l’inhibine produite par les cellules de Sertoli, qui freine la sécrétion hypophysaire de FSH.
Ce contrôle qui tend à réduire ou à annuler les sécrétions de ces organes est qualifié de rétrocontrôle négatif.

Schéma du mécanisme de la régulation hormonale
B. Chez la femme
1. Action des hormones ovariennes
- Chez l’embryon, la différenciation des organes femelles se fait en l’absence de toute action hormonale. Le sexe femelle est un sexe neutre.
- A la naissance, l’hypothalamus, non soumis à l’action de la testostérone aura un fonctionnement cyclique, ce qui entraînera l’établissement des cycles sexuels à la puberté.
De la puberté à la ménopause, les sécrétions ovariennes varient au cours du cycle. Ainsi :
Pendant la phase folliculaire :
La thèque interne et la granulosa des follicules ovariens sécrètent des hormones sexuelles, essentiellement les œstrogènes (dont la plus importante en activité biologique est l’œstradiol) car les ovaires ne sécrètent quasiment pas de progestérone pendant la phase folliculaire. Le taux de ces hormones augmente lentement puis rapidement en fin de phase donnant le pic d’œstrogène. La sécrétion est maximale pendant l’ovulation. A cette phase, les œstrogènes stimulent la croissance de l’endomètre et du myomètre utérins avant l’ovulation et des contractions rythmiques du muscle utérin.
Pendant la phase lutéale :
Parallèlement à la production d’œstrogène, le corps jaune sécrète une importante quantité de progestérone et un peu d’œstrogène. Le taux des deux hormones se maintient à une valeur assez élevée. A cette phase la progestérone joue un rôle majeur en cas de fécondation : elle réduit les contractions utérines permettant l’implantation de l’ovule fécondé et ensuite, elle évite un accouchement prématuré en maintenant ‘’l’immobilité utérine’’. En fin de cycle sans fécondation, la régression du corps jaune entraîne la chute du taux sanguin des deux hormones ovariennes et par conséquent la menstruation.
2. Le contrôle hypophysaire du cycle ovarien
L’hypophyse contrôle le fonctionnement de l’ovaire par l’intermédiaire des gonadotrophines qu’il sécrète. En d’autre terme les sécrétions hormonales de l’ovaire dépendent des gonadotrophines. En effet :
- La FSH, sécrétée surtout pendant la phase folliculaire intervient dans la maturation des follicules et par le fait même dans la sécrétion des œstrogènes par les cellules de la thèque interne.
- La LH, produite en grande quantité quelques heures avant l’ovulation (pic de LH appelé décharge ovulante) provoque l’ovulation et notamment la transformation du follicule vide en corps jaune.
N.B. : ces sécrétions hormonales hypophysaires sont toutes sous le contrôle de l’hormone hypothalamique, la Gn-RH, produite de façon pulsatile ou discontinue. A l’approche de la période ovulatoire, les pulses deviennent de plus en plus intenses et rapprochés : les taux sanguins de LH et FSH augmentent alors et on enregistre un pic de sécrétion.
3. Rétrocontrôle exercé par les hormones ovariennes sur le CHH.
Les hormones ovariennes influencent directement la sécrétion des gonadotrophines hypophysaires. Ce rétrocontrôle est généralement négatif. Une augmentation des taux sanguins des hormones ovariennes, freine la sécrétion de Gn-RH et par le fait même celle des gonadotrophines. Une baisse des taux sanguins des hormones ovariennes (régression du corps jaune) lève le freinage. Il y a donc reprise de la sécrétion des gonadotrophines. Ce rétrocontrôle négatif assure une sorte d’autorégulation des taux hormonaux. Il peut par moment devenir positif. Des taux sanguins d’œstrogènes très élevés (pic d’œstrogène en phase folliculaire) stimulent la production de Gn-RH et par le fait même celle des gonadostimulines.
4. Influence d’autres facteurs sur le CHH et par le fait même sur les cycles
Les stimuli externes, perçus par le système nerveux central, agissent également sur les sécrétions hypophysaires (donc sur les cycles sexuels) par l’intermédiaire de l’hypothalamus. Ces stimuli peuvent être sensoriels, psychique, affectifs ou provenant d’un stimulus vaginal.
 Schéma de synthèse de la régulation de l'activité ovarienne.
Schéma de synthèse de la régulation de l'activité ovarienne.
III. La gamétogénèse
La gamétogenèse est le processus qui aboutit, au cours de la vie d’un organisme, à la formation des cellules reproductrices, les gamètes. Chez l’homme, il s’agit de la spermatogenèse ; chez la femme, de l’ovogenèse.
La gamétogenèse peut se subdivisée en phases ou étapes: la phase de multiplication des gonies, la phase de croissance, la phase de maturation des gonies (méiose) et la phase de différenciation.
A. La spermatogénèse
C’est la formation des spermatozoïdes.
Chez les mammifères, la spermatogenèse se déroule dans la paroi des tubes séminifères de façon centripète. Ce phénomène débute à la puberté et se poursuit jusque vers la fin de la vie, et de façon continue.
1. Phase de multiplication
Elle débute dès la vie fœtale, devient très actif à la puberté et se poursuit jusqu’à la sénescence. Les cellules souches ou spermatogonies, diploïdes, situées à la périphérie du tube, se divisent par des mitoses successives. Périodiquement, en un point donné, une cellule souche se divise en donnant une nouvelle cellule souche et une cellule qui va subir 2 mitoses pour donner 4 spermatogonies à 2 n chromosomes.
2. Phase d’accroissement
Elle est de durée assez brève. Chaque spermatogonie issue de la multiplication subit un faible accroissement de son volume pour devenir un spermatocyte de premier ordre à 2 n chromosomes (spermatocyte I).
3. Phase de maturation ou méiose
Elle commence à la puberté.
Chaque spermatocytes I subit alors une méiose donnant deux spermatocytes II (division réductionnelle), puis quatre spermatides haploïdes (division équationnelle).Les spermatides sont repoussées de plus en plus vers la lumière du tubule séminifère.
4. Phase de différenciation ou spermiogénèse
Elle correspond aux changements morphologiques et biochimiques que subissent les spermatides pour devenir spermatozoïdes. Au cours de cette spermiogénèse, la spermatide, cellule arrondie à cytoplasme normal, évolue progressivement en une petite cellule flagellée à cytoplasme réduit par : réduction du cytoplasme, réorganisation des organites cytoplasmiques et formation d’un flagelle.

B. L’ovogénèse
Chez la femme, l’ovogenèse est discontinue. Elle débute dès la vie embryonnaire dans les ovaires. Chaque cellule souche est entourée de cellules de soutien, les cellules folliculaires et l’ensemble forme le follicule ovarien. L’ovogénèse se déroule en trois phases car chez la femme la phase de différenciation n’existe pas.
1. Phase de multiplication
Elle débute très tôt au cours de la vie fœtale et s’achève à la 15e semaine.
Les ovogonies souches se multiplient activement par mitose mais cette phase de multiplication cesse avant (ou peu après)la naissance. Il se constitue ainsi un stock d’ovogonies chez la femelle.
2. Phase d’accroissement
Les ovogonies issues de la phase de multiplication vont subir un accroissement important (synthèse intense, accumulation de substances nutritives) pour devenir des ovocytes de premier ordre (ovocyte I). Cette phase est très longue car elle commence depuis la vie fœtale et se poursuit pour le reste de la vie.
3. Phase de maturation ou méiose
Elle commence à la puberté ou plus tard dans la vie adulte jusqu’à la ménopause.
L’ovocyte I va subir une mitose réductionnelle et aboutit à la formation d’un gros ovocyte II et un petit globule polaire destiné à dégénérer.
L’ovocyte II entame la seconde division méiotique et devient un ovotide qui libère un deuxième globule polaire.
Chez l’humain, les phases de multiplication et d’accroissement se déroulent dans l’ovaire embryonnaire. La méiose commence vers la fin de la vie embryonnaire mais elle s’arrête à la naissance. La jeune fille nait avec un stock d’ovocytes I bloqués au stade diplotène : ce sont des follicules primordiaux.
De la naissance à la puberté, période de repos au cours de laquelle de nombreux follicules dégénèrent.
A partir de la puberté les follicules primordiaux et leur ovocyte I évoluent. Ainsi, un ovocyte II bloqué en métaphase est libéré à chaque cycle au cours de l’ovulation, depuis la puberté jusqu’à la ménopause par chacun des ovaires alternativement.
De l’ovulation à la pénétration du spermatozoïde dans l’ovocyte II, cela correspond à une courte période de repos.
A la pénétration du spermatozoïde, l’ovocyte II bloqué en métaphase II reprend et achève sa mitose équationnelle avec la formation de l’ovotide (ovule) et du deuxième globule polaire.
A la ménopause (45- 50 ans), la fonction ovarienne cesse définitivement, le stock de follicules primordiaux étant totalement épuisé.
C. La méiose
La méiose est une succession de deux divisions dont la première est réductionnelle et la seconde équationnelle. Chacune des deux divisions comprend les 4 phases de la mitose. Chez les animaux, la méiose se déroule durant l’élaboration des gamètes ; chez les végétaux, elle produit des spores, qui par mitose donneront une génération haploïde. Elle donne des cellules haploïdes à partir des cellules diploïdes.
1. La division réductionnelle ou hétérotypique
Elle entraîne la séparation des paires de chromosomes. Chaque chromosome homologue migre à un pôle de la cellule. Deux cellules filles se forment par cytodiérèse avec chacune n chromosomes à 2 chromatides.
- La prophase I
Les chromosomes à deux chromatides s’individualisent puis se rapprochent et s’apparient deux à deux. Il se forme des bivalents ou paires de chromosomes homologues. Il y a ensuite apparition du fuseau achromatique et dislocation de la membrane nucléaire. Les chiasmas se forment au niveau des bivalents.
- La métaphase I
Les centromères des chromosomes homologues de chaque bivalent se placent de part et d’autre de la plaque équatoriale. Il y a alors terminalisation des chiasmas, c’est-à-dire les chiasmas glissent au bout des chromatides.
- L’anaphase I
Les chromosomes homologues de chaque bivalent se séparent l’un de l’autre et migrent vers les pôles opposés de la cellule. Il n’y a pas de division des centromères, chaque chromosome possède deux chromatides. A chaque pôle de la cellule se trouve un lot de n chromosomes.
- La télophase I
Le fuseau se désorganise. Les noyaux se reconstituent à chaque pôle. La cellule se divise en deux cellules –filles contenant chacune n chromosomes à 2 chromatides.
Les chromosomes restent individualisés.
2. La division équationnelle ou homéotypique ou mitose normale
Lors de cette division, les chromosomes se clivent en deux : les deux chromatides de chaque chromosome se séparent et migrent aux pôles opposés au sein de chaque cellule fille.
Elle présente également 4 phases et le résultat obtenu est celui d’une mitose normale. Les chromosomes possèdent chacun deux chromatides. Le nombre de chromosomes est n.
- La prophase II
Elle est le prolongement de la télophase. Elle se réduit à la réapparition du fuseau achromatique.
- La métaphase II
Les chromosomes ayant chacun deux chromatides migrent au centre de la cellule pour former la plaque équatoriale.
- L’anaphase II
Le centromère de chaque chromosome se divise, séparant le chromosome en deux chromatides. Dans chaque cellule les chromatides de chaque chromosome migrent vers un pôle différent.
- La télophase II
Chaque cellule se divise en deux cellules fille haploïdes qui reçoivent des chromosomes fils. Chaque lot de n chromosomes se reconstitue, les chromosomes se despiralisent, deviennent indistincts et reconstituent la chromatine. Le nucléole réapparaît, l’enveloppe nucléaire se forme à partir du réticulum endoplasmique. On obtient donc quatre cellules-filles à n chromosomes chacune.
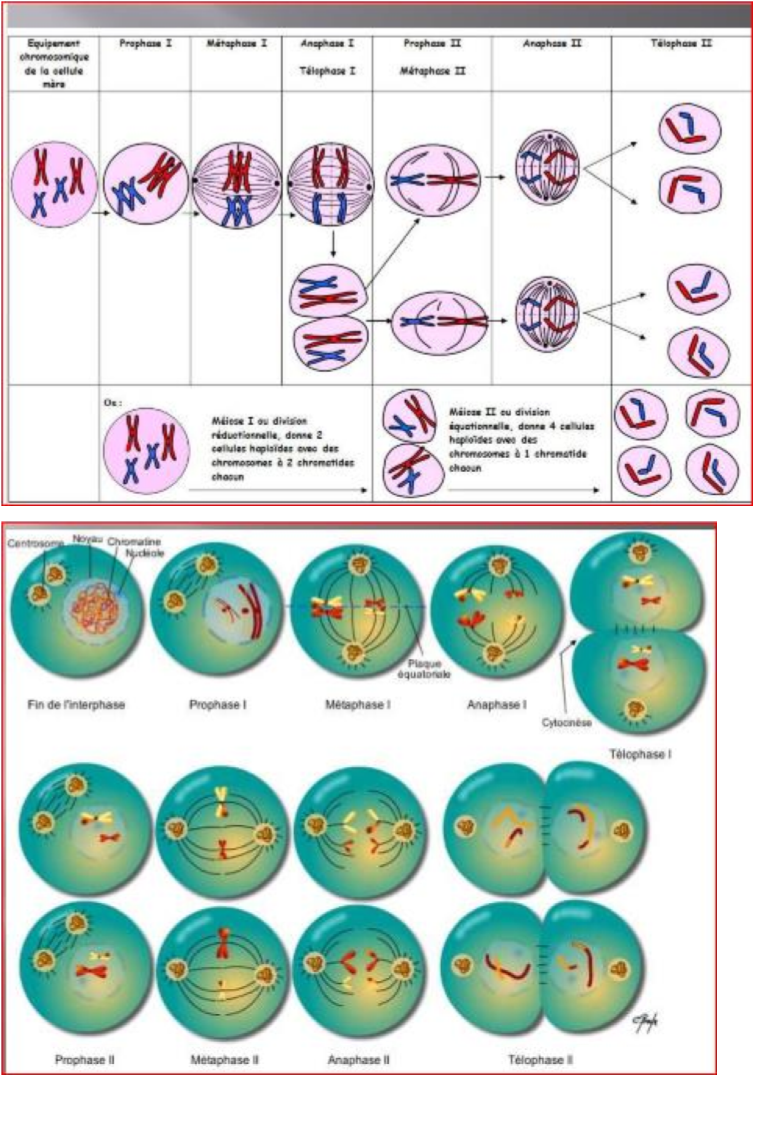

3. Définition de la méiose
La méiose est un ensemble de divisions cellulaires successives qui à partir d’une cellule mère diploïde on obtient 4 cellules haploïdes.
4. Rôle de la méiose
- Elle assure à toutes les générations le maintien du nombre de chromosomes caractéristique d’une espèce.
- Chez les espèces haploïdes, la méiose intervient après la fécondation pour diviser la cellule-œuf (à 2n chromosomes).
- Elle joue un rôle important dans le brassage génétique (mélange des gènes) et ce, grâce à deux mécanismes de brassage : le brassage inter chromosomique lors de l’anaphase I, et le brassage intra chromosomique en prophase I.

-
- Le brassage intra chromosomique : lors de la prophase, les chromosomes homologues sont très rapprochés et leurs chromatides peuvent entrer en contact. Les allèles réunis à ces endroits peuvent alors s’échanger, on parle de recombinaison homologue par crossing over. Un allèle porté par un chromosome paternel se retrouve sur une chromatide du chromosome homologue maternel et vice versa.
- Le brassage inter chromosomique : au cours de la métaphase, le positionnement de chaque chromosome d’une paire se fait de manière aléatoire de chaque côté du plan équatorial de la cellule. Leur migration aux deux pôles de la cellule, lors de l’anaphase, sépare de façon indépendante les allèles maternels des allèles paternels, pour chaque paire de chromosome.

Ces brassages génétiques entraînent de multiples possibilités de combinaisons alléliques.
D. Les gamètes
1. Notion de gamète
Le gamète est une cellule germinale (reproductrice) mâle ou femelle, produite par gamétogenèse dans les gonades. Le gamète est une cellule reproductrice mature spécialisé dont la fusion avec un autre est d’assurer la reproduction sexuée. Il existe deux types de gamètes : les gamètes mâles et les gamètes femelles.
2. Le gamète mâle ou spermatozoïde
Le gamète mâle ou spermatozoïde est une cellule très petite comprenant une tête ovale formée par le noyau coiffé de l’acrosome, une pièce intermédiaire renfermant les mitochondries et centrioles, et une queue formée par un long flagelle.
Le gamète mâle est caractérisé par son cytoplasme très réduit dépourvu de nombreux organites, il est pour la plupart du temps mobile et capable de déplacement actif. Cette mobilité est assurée par la pièce intermédiaire et le flagelle.
Son pouvoir fécondant est acquis lors de la traversée de l’épididyme. Dans les voies génitales, il acquiert la capacitation qui consiste en la modification des propriétés de la membrane cytoplasmique.

3. Le gamète femelle ou ovule
L’ovule est une cellule volumineuse, qui contient beaucoup de cytoplasme et d’organites.
Le noyau est excentrique. A la périphérie de l’ovule, sous sa membrane plasmique, il y a les granules corticaux riches en enzymes. L’ovule, accompagné de son globule polaire est entouré d’une zone pellucide elle-même entourée de cellules folliculaires.
4. Comparaison
- Les similitudes entre un spermatozoïde et un ovule
Le spermatozoïde et l’ovule sont des cellules reproductrices haploïdes ayant un noyau, un cytoplasme et une membrane plasmique.
- Les différences entre le spermatozoïde et l’ovule
Le spermatozoïde est mobile grâce à son flagelle alors que l’ovule est immobile, mais se déplace passivement dans l’oviducte grâce aux mouvements ciliaires des cellules épithéliales.
Le spermatozoïde a un cytoplasme réduit pauvre en organites alors que le cytoplasme de l’ovule est abondant et riches en organites. Le spermatozoïde est plus petit que l’ovule.
IV. Fécondation et grossesse
A. La fécondation
1. Conditions de la réalisation de la fécondation
- L’acte sexuel, condition préalable, doit être fait durant la période féconde de la femme ; période comprise entre le 9e jour après les règles et le 16e jour du cycle ;
- Les spermatozoïdes déposés au fond du vagin doivent subir un filtrage et un nettoyage au niveau de la glaire cervicale du col de l’utérus ;
- Les spermatozoïdes émis au fond du vagin doivent subir la capacitation c’est-à-dire les modifications structurelles et fonctionnelles préparant la libération des enzymes de l’acrosome afin que les phénomènes de fusion puissent avoir lieu.
- La présence de l’ovocyte II au stade de la métaphase II, 6 à 24 heures après l’ovulation dans l’ampoule.
2. Les étapes de la fécondation
- La rencontre des gamètes
Un nombre réduit de spermatozoïdes parvient au niveau de l’ovocyte. La fixation de l’un d’entre eux à la surface de la zone pellucide déclenche la libération des enzymes de l’acrosome : schémas 1 et 2.
- La pénétration du spermatozoïde et l’activation de l’ovocyte II
Les enzymes de l’acrosome permettent la pénétration de quelques spermatozoïdes dans la zone pellucide. L’un d’eux se fixe sur la membrane plasmique de l’ovocyte, après une reconnaissance spécifique.
Il se produit ensuite la fusion des membranes plasmiques de l’ovocyte et du spermatozoïde. La totalité de celui-ci pénètre dans le cytoplasme ovocytaire, ce qui provoque l’activation de l’ovocyte. Après reprise de ses activités métaboliques, celui ci :
-
- Devient le siège de la réaction corticale responsable de la monospermie car les enzymes libérées rendent la zone pellucide imperméable aux autres spermatozoïdes ;
- Achève la deuxième division de la méiose et expulse le deuxième globule polaire. L’ovocyte est devenu maintenant un ovule.
Le noyau de l’ovocyte et celui du spermatozoïde augmentent de volume suite à une duplication de leurs chromosomes. Ils deviennent alors des pronucléi. Les deux pronucléi formés se rapprochent et fusionnent : c’est la caryogamie. L’ovule fécondé devient alors une cellule œuf ou zygote.

ETAPES DE LA FECONDATION
B. La grossesse
La grossesse qui dure 9 mois environ chez la femme, commence dès la nidation et se termine à l’accouchement. Elle comprend deux étapes principales : la phase embryonnaire et la phase fœtale.
1. La phase embryonnaire
Un embryon est un organisme en développement depuis la première division de l’œuf ou zygote jusqu’au stade où les principaux organes sont formés. L’embryologie est l’étude de la croissance d’un organisme durant toute la gestation. Le stade embryonnaire dure deux mois et se subdivise en deux étapes au cours desquelles la cellule œuf se développe et donne l’embryon et les annexes embryonnaires indispensables à sa vie.
- L’étape du clivage (ou segmentation)
Pendant le premier mois l’œuf fécondé, au cours de sa migration dans la trompe utérine et l’utérus, va subir une série de mitoses successives (clivage). Ce clivage divise le zygote en 2 cellules filles (ou blastomères ou blastocyste), puis 4, puis 8 et 16 blastomères et ainsi de suite. Il aboutit à une masse cellulaire portant le nom de morula car le germe a l’aspect d’une petite mûre.
Au stade 8 à 16 blastomères, un phénomène de compaction initie la différenciation embryonnaire en générant une nouvelle répartition des cellules de la morula. Les cellules périphériques de la morula forment une couche nommée trophoblaste ou trophectoderme responsable des structures extra-embryonnaires (placenta, cordon ombilical, chorion). Les cellules les plus internes de la morula se regroupent pour former le bouton embryonnaire et donnent naissance à l’embryon proprement dit et à quelques annexes embryonnaires blastocèle). A ce stade la morula est devenue blastocyste (blastula chez les animaux). Entre le 6e et le 10e jour de développement, le blastocyste s’implante dans le fond utérin grâce aux annexes embryonnaires : c’est la nidation ou ovo implantation.

- L’étape de la gastrulation
Pendant le deuxième mois, les principaux organes se forment, c’est l’organogénèse. C’est l’étape de la morphogénèse du développement embryonnaire. La masse cellulaire obtenue du clivage va subir une différenciation. La gastrulation a donc pour objectif la mise en place des tissus fondamentaux de l’embryon (ou feuillets) par migration cellulaire. La gastrulation représente un ensemble de mouvements coordonnés au cours desquels se différencie :
-
- Un ectoblaste (ou exoderme ou épiblaste) qui donnera naissance au système nerveux, à l’épiderme et aux organes de sens ;
- Un endoblaste (ou endoderme ou entoblaste) qui donnera le revêtement épithélial du tube digestif, l’appareil respiratoire ;
- Le mésoblaste qui se différencie entre les deux feuillets donnera naissance au squelette, aux muscles, au sang et tous les éléments conjonctifs de l’organisme.
On assiste également à la mise en place de l’amnios, et ce par l’apparition d’une cavité entre le bouton embryonnaire et le cytotrophoblaste.
A la fin de la gastrulation, l’axe dorso-ventral, la symétrie fondamentale de l’embryon sont mises en place. Le développement de l’embryon et la mise en place des organes suivent une programmation génétique : si l’embryon possède un chromosome Y, son évolution sera masculin et il se formera des testicules ; s’il ne possède pas de chromosomes Y, son évolution sera féminine et il se formera des ovaires.
A partir du 3e mois, l’embryon poursuit son développement et devient fœtus.
2. La période fœtale
Elle dure 7 mois au cours desquels les caractères distinctifs de l’espèce humaine se précisent davantage.
Du 3e mois à la naissance, la croissance et la maturation des structures précédemment mises en place vont se déroulement parallèlement. L’organogénèse est alors quasiment terminée. Après 6 mois de développement, le fœtus est dit viable, car ces phénomènes peuvent en outre avoir lieu théoriquement en dehors de l’utérus si la femme accouche prématurément
3. Rôles des organes annexes embryonnaires
- Le chorion
Issu du trophoblaste, il dilate peu à peu la muqueuse utérine créant l’espace nécessaire au développement du fœtus.
- L’amnios
Enveloppe formé à partir du bouton embryonnaire, il entoure complètement l’embryon. Il est rempli d’un liquide amniotique. Ce liquide constitue une protection contre les chocs et les agressions. Le fœtus y rejette ses urines et les cellules qui usées de sa peau. Il déglutit de temps en temps ce liquide.
- Le placenta
Il se forme à partir du trophoblaste qui se creuse de lacunes en se ramifiant dans la muqueuse utérine. Il est rempli de sang maternel. Il est relié à l’embryon par le cordon ombilical et joue trois rôles :
4. Le rôle de filtre sélectif
Le placenta laisse passer en direction du sang fœtal l’eau, les ions, les vitamines, le glucose, les acides aminés, les acides gras, l’oxygène et certaines protéines. Il laisse aussi passer en direction du sang maternel le CO2 respiratoire et les déchets (urée) de son métabolisme.
Le placenta arrête la plupart des microbes et médicaments, mais il laisse passer presque tous les virus et certaines substances nocives pour le fœtus (alcool, nicotine,.. .).
- Le rôle de producteur d’hormones
Au début de la grossesse, le placenta embryonnaire sécrète le HCG (hormone gonadotrope chorionique) qui agit sur l’ovaire pour maintenir le corps jaune cyclique et son développement en corps jaune gestatif. Celui-ci va continuer de produire les œstrogènes et les progestérones.
Après le 3e mois de grossesse, c’est le placenta lui-même qui prend progressivement le relais et assure seul cette production. Ces deux hormones maintiennent l’utérus dans un état favorable à la grossesse (développement de la musculature utérine, diminution de la contractilité…) en bloquant par rétroaction les cycles sexuels.
Le placenta sécrète également une hormone placentaire lactogène, la H.P.L. qui avec les œstrogènes et les progestérones assurent la maturation des glandes mammaires.
- Le rôle d’organe fixateur
Le placenta assure la fixation de l’embryon.
V. Parturition et lactation
A. La parturition
La parturition (ou accouchement) est l’expulsion du fœtus au terme de son développement.
Elle est déterminée par une baisse du taux plasmatique d’œstrogène et de progestérone, ce qui déclenche les contractions de l’utérus. Ces contractions sont ensuite entretenues et renforcées par l’ocytocine, une hormone produite par l’hypophyse postérieure.
Pendant la parturition, on distingue 3 phases :
- Le début des contractions et la dilatation du col ; ces contractions sont gravissime et indiquent que le « travail » de l’utérus a bien commencé.
Remarque : le début de ce travail est marqué en général par une petite perte gélatineuse teintée de sang qui correspond au bouchon muqueux qui fermait l’orifice du col utérin.
- L’expulsion du fœtus, le col de l’utérus est suffisamment ouvert pour laisser passer le fœtus ;
- Le décollement et l’expulsion du placenta et ses enveloppes, la fin de cette troisième étape marque la délivrance.
B. La lactation
La lactation est un processus d’élaboration et de production du lait maternel. Les cellules sécrétrices du lait, appelées acini, élaborent le lait à partir de constituants puisés dans le sang des vaisseaux qui les entourent.
L’élaboration des constituants du lait et leur excrétion dans la lumière de l’acinus sont des phénomènes continus. Par contre l’éjection du lait ne se produit que lors des tétées.
La lactation est sous le contrôle hormonal et nerveux. Durant la grossesse, les œstrogènes, les progestérones, l’HPL, stimulent le développement des canaux excréteurs et des acini. A la parturition, la sécrétion lactée est déclenchée par les bouleversements hormonaux.
Après l’accouchement, les sécrétions lactées sont entretenues par :
- Les stimulations du mamelon ou du trayon provoquent une excitation qui chemine jusqu’à l’hypophyse : c’est la voie ascendante, nerveuse du reflexe ;
- L’antéhypophyse sécrète de la prolactine, qui par voie sanguine agit sur les cellules des acini et entretiennent la sécrétion du lait voie descendante hormonale du reflexe.
- la posthypophyse libère de l’ocytocine, qui par voie sanguine agit sur les cellules contractiles en provoquant l’éjection du lait. Voie descendante hormonale du reflexe.
Les premiers jours après la naissance, les seins de la mère sécrètent un liquide jaunâtre, visqueux et très nutritif, le colostrum. Il est épais et riche en vitamine et en sel minéraux. Il contient des immunoglobulines (anticorps) maternelles qui renforcent l’immunité du nouveau-né.
Le lait maternel est sans aucun doute le meilleur aliment pour l’enfant car :
- il contient toutes les catégories d’aliments nécessaires au bon développement de l’enfant ;
- il contient des hormones et des anticorps qui aident le bébé à résister aux infections ;
- il créer des liens forts et assure un bon équilibre du bébé.

